Le Microbiome et le Métabolisme des Médicaments : Comprendre les Effets Secondaires
 mai, 13 2026
mai, 13 2026
Simulateur d'Interactions Microbiome-Médicament
Configuration du Patient
Résultat de l'Estimation
Sélectionnez vos paramètres et cliquez sur "Analyser" pour voir l'impact potentiel de votre microbiome.
Vous avez déjà pris un médicament qui marchait parfaitement pour votre ami mais vous a laissé avec des nausées insupportables ou une fatigue écrasante ? Ce n'est pas de la chance. Ce n'est pas non plus un caprice de votre corps. La raison réside probablement dans un écosystème invisible vivant dans votre intestin : le microbiome intestinal, l'ensemble complexe des micro-organismes (bactéries, virus, champignons) qui habitent notre tube digestif.
Pendant des décennies, la médecine a considéré que le métabolisme des médicaments dépendait presque exclusivement du foie humain. Nous pensions comprendre comment nos enzymes décomposaient les pilules. Mais cette vision était incomplète. Des recherches émergentes, notamment une étude marquante publiée en 2019 dans la revue Science par des chercheurs de l'université Yale, ont bouleversé ce modèle. Ils ont démontré que les bactéries intestinales transforment activement les médicaments, parfois en créant des composés toxiques responsables d'une part significative des effets secondaires sévères.
Ce phénomène explique pourquoi jusqu'à 80 % des métabolites circulants toxiques peuvent provenir de l'action bactérienne plutôt que de notre propre physiologie. Comprendre cette interaction n'est plus seulement un sujet académique ; c'est la clé de la médecine personnalisée de demain. Voici comment votre flore intestinale dicte l'efficacité et la sécurité de vos traitements.
Comment les Bactéries Transforment Vos Médicaments
Vos intestins ne sont pas simplement un tuyau passif. C'est une usine chimique active. Les bactéries possèdent leurs propres enzymes, distinctes des vôtres, capables de modifier la structure moléculaire des drogues qu'elles rencontrent. Ces modifications peuvent être bénéfiques, neutres ou dangereuses.
Il existe deux mécanismes principaux :
- L'activation des prodrogues : Certains médicaments sont administrés sous une forme inactive (prodrogue) pour traverser mieux les barrières corporelles. Ils doivent être « allumés » pour fonctionner. Par exemple, le prontosil, un ancien antibiotique, nécessite l'enzyme azoréductase bactérienne pour libérer sa molécule active. Sans ces bactéries, le médicament est inefficace.
- La création de métabolites toxiques : C'est ici que résident les dangers. Les bactéries peuvent convertir un médicament sûr en une substance nocive. Une étude célèbre sur la nitrazepam (un sédatif) a montré que les bactéries intestinales produisaient un métabolite tératogène (causant des malformations). Lorsque les souris étaient traitées aux antibiotiques pour supprimer leur flore, la toxicité chutait de 78 %. Cela prouve que sans l'intervention bactérienne, le médicament était beaucoup plus sûr.
Les scientifiques identifient sept types majeurs de réactions enzymatiques médiées par le microbiome : acétylation, déacylation, décarboxylation, déshydroxylation, déméthylation, déshalogénation et hydrolyse des conjugués. Chacune de ces transformations change fondamentalement la façon dont votre corps réagit à la pilule que vous avalez.
L'Exemple Choquant de l'Irinotécan
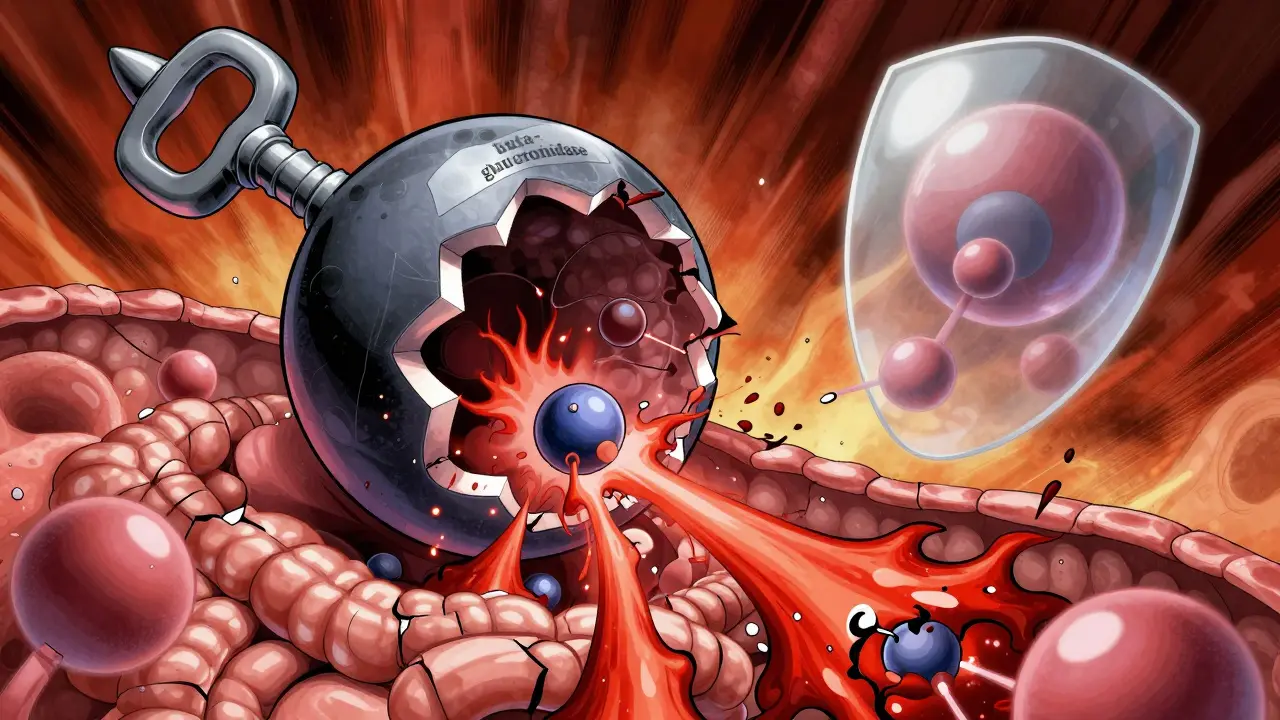
Pour comprendre l'ampleur du problème, prenons l'exemple de l'irinotécan, un médicament chimiothérapeutique couramment utilisé pour traiter le cancer colorectal. Ce médicament est conçu pour être inactivé par le foie via la glucuronidation, devenant ainsi SN-38-glucuronide, une forme sûre qui est ensuite excrétée dans l'intestin.
Le problème survient dans le côlon. Certaines bactéries produisent une enzyme appelée bêta-glucuronidase, une enzyme bactérienne capable de cliver les liaisons glucuroniques. Cette enzyme « casse » le bouclier de sécurité de l'irinotécan et le reconvertit en SN-38, la forme hautement toxique. Résultat ? Le SN-38 attaque directement la muqueuse intestinale, provoquant des diarrhées sévères et potentiellement mortelles chez 30 à 40 % des patients.
Cette découverte a ouvert la voie à de nouvelles stratégies thérapeutiques. Des inhibiteurs spécifiques de la bêta-glucuronidase sont actuellement en essais cliniques (Phase II). Les premiers résultats sont prometteurs : ils réduiraient la gravité des diarrhées de 60 à 70 % sans diminuer l'efficacité anticancéreuse du traitement. C'est un exemple concret où cibler le microbiome permet de sauver des vies.
Impact sur les Classes Thérapeutiques Courantes
Ce n'est pas réservé aux chimiothérapies lourdes. Une analyse publiée dans Nature en 2023 a identifié 117 médicaments courants dont le métabolisme est significativement altéré par le microbiome. Parmi eux, 82 % voient leur efficacité réduite et 18 % voient leur toxicité augmentée selon la composition bactérienne de l'individu.
| Médicament | Classe | Rôle du Microbiome | Conséquence Clinique |
|---|---|---|---|
| Digoxine | Cardiaque | Inactivation par Eggerthella lenta | Risque d'échec thérapeutique si la bactérie est présente |
| Statines (ex: Lovastatine) | Hypolipémiant | Métabolisme affecté par la flore | Réduction de 35 % de l'efficacité avec certains antibiotiques |
| Clonazépam | Anticonvulsivant | Métabolisme bactérien | Concentrations plasmatiques 40-60 % plus élevées chez les souris sans germes |
| Aspirine | Anti-inflammatoire | Hydrolyse par les bactéries | Altération de la biodisponibilité et effet protecteur gastrique variable |
Prenez la digoxine, utilisée pour les troubles cardiaques. Sa présence dans le sang varie de 30 % d'un individu à l'autre. Pourquoi ? Parce que certaines personnes hébergent naturellement la bactérie Eggerthella lenta, qui inactive le médicament avant même qu'il n'atteigne son plein effet. Pour ces patients, la dose standard peut s'avérer insuffisante, tandis que pour d'autres, elle pourrait être excessive.
Le Défi des Antibiotiques et des Interactions
Il existe un cercle vicieux dangereux. Les médicaments affectent le microbiome, et le microbiome affecte les médicaments. L'utilisation d'antibiotiques, par exemple, peut dévaster la diversité bactérienne nécessaire au bon métabolisme de certains traitements.
Une étude de 2014 a montré que les patients prenant des statines (pour le cholestérol) et recevant un traitement antibiotique à long terme voyaient l'efficacité de leurs statines baisser de 35 %. Pourquoi ? Parce que les antibiotiques ont éliminé les bactéries symbiotiques qui aidaient à optimiser le métabolisme de la drogue ou à maintenir l'équilibre lipidique intestinal.
Cela signifie que prescrire un antibiotique peut indirectement rendre inefficace un autre médicament vital pris simultanément. Les médecins doivent de plus en plus tenir compte de cet « effet domino » lors de la prescription de traitements multiples.

Vers une Pharmacologie Personnalisée
Alors, que pouvons-nous faire aujourd'hui ? La médecine n'en est qu'aux balbutiements de cette nouvelle ère, mais les outils se multiplient.
- Séquençage du microbiome : Il est désormais possible d'analyser votre flore intestinale pour un coût allant de 300 à 500 dollars par échantillon. Cette analyse peut identifier la présence de gènes métaboliques spécifiques, comme ceux codant pour la bêta-glucuronidase.
- Ajustement des doses : À l'avenir, votre dosage médicamenteux pourrait être calculé non seulement selon votre poids et votre âge, mais aussi selon votre profil bactérien. Si vous manquez de bactéries actives pour un prodrogue, on augmentera la dose ou changera de molécule.
- Probiotiques de précision : Des essais cliniques (comme NCT05102805) testent déjà des probiotiques conçus spécifiquement pour moduler le métabolisme d'un médicament. Imaginez prendre un probiotique qui « nettoie » les métabolites toxiques d'un anticancéreux avant qu'ils n'endommagent vos intestins.
Les grandes entreprises pharmaceutiques comme Pfizer et Merck intègrent déjà des dépistages du microbiome dans leurs essais de Phase I depuis 2020. Bien que cela ajoute environ 2,5 millions de dollars aux coûts de développement, cela permet d'éviter des échecs coûteux sur le marché et des litiges liés aux effets secondaires imprévus.
Que Peut Faire le Patient Aujourd'hui ?
Tandis que la technologie avance, voici quelques conseils pratiques pour minimiser les risques liés aux interactions microbiome-médicaments :
- Ne jamais arrêter un traitement sans avis médical : Même si vous pensez que votre flore est perturbée, l'arrêt brutal peut être dangereux.
- Signaler tout changement de régime ou supplémentation : Un changement drastique de fibres ou la prise de probiotiques génériques peut modifier votre réponse aux médicaments. Informez votre médecin.
- Être vigilant avec les antibiotiques : Si vous prenez un médicament chronique (comme un anticoagulant ou un anticonvulsivant), demandez à votre pharmacien s'il y a un risque d'interaction avec un nouvel antibiotique.
- Surveiller les effets secondaires inhabituels : Si vous développez des symptômes nouveaux après le début d'un traitement, notez-les. Ils pourraient être liés à votre microbiome unique.
La recherche avance rapidement. Le NIH a alloué 14,7 millions de dollars pour l'initiative « Gut Microbiome and Pharmacology » entre 2023 et 2025. L'objectif est clair : intégrer ces données dans la pratique clinique dans les 5 à 7 prochaines années. Nous sommes à l'aube d'une médecine où votre intestin sera aussi important que votre foie pour déterminer votre santé.
Est-ce que tous les médicaments sont affectés par le microbiome ?
Non, pas tous. Cependant, une étude récente suggère que sur 117 médicaments analysés, la majorité voient leur pharmacocinétique altérée par les bactéries intestinales. Les médicaments à index thérapeutique étroit (où la différence entre dose efficace et dose toxique est mince) sont les plus concernés.
Puis-je améliorer mon métabolisme des médicaments grâce à l'alimentation ?
L'alimentation influence la composition du microbiome. Une alimentation riche en fibres favorise une diversité bactérienne saine, ce qui peut stabiliser le métabolisme des drogues. Cependant, il n'existe pas encore de régime spécifique prouvé pour corriger toutes les interférences médicamenteuses. Consultez un nutritionniste spécialisé.
Les probiotiques commerciaux aident-ils à réduire les effets secondaires ?
Actuellement, la plupart des probiotiques en vente libre ne sont pas conçus pour interagir spécifiquement avec les médicaments. Ils peuvent aider à restaurer la diversité générale après un traitement antibiotique, mais ils ne garantissent pas la réduction des effets secondaires liés au métabolisme des drogues. Des probiotiques « de précision » sont en cours de développement.
Combien coûte un test du microbiome pour ajuster mes médicaments ?
Un séquençage métagénomique complet coûte entre 300 et 500 euros/dollars. Cependant, ces tests ne sont pas encore systématiquement remboursés par les assurances pour l'ajustement médicamenteux. Ils restent principalement utilisés dans le cadre de la recherche ou de la médecine fonctionnelle privée.
Quels sont les signes que mon microbiome interfère avec un médicament ?
Les signes varient selon le médicament. Pour l'irinotécan, c'est la diarrhée sévère. Pour la digoxine, c'est l'inefficacité du traitement cardiaque. De manière générale, toute réaction adverse inattendue, surtout si elle diffère de la moyenne rapportée dans la notice, peut suggérer une particularité métabolique liée à votre flore.