Greffe de peau pour la révision des cicatrices : processus complet
 oct., 14 2025
oct., 14 2025
La greffe de peau est une technique chirurgicale qui consiste à transférer un fragment de tissu cutané d’une zone donneuse vers une zone receveuse afin de restaurer la continuité de la peau est souvent utilisée lors d’une révision de cicatrice procédure visant à améliorer l’aspect esthétique et fonctionnel d’une cicatrice existante. Que la cicatrice soit hypertrophique, contractée ou simplement inesthétique, le chirurgien évalue si la greffe pourra rétablir une surface cutanée plus souple et homogène.
Pourquoi choisir une greffe de peau ?
Une greffe permet de couvrir rapidement les déficits tissulaires, de réduire les tensions cutanées et d’améliorer la pigmentation. Elle est particulièrement indiquée quand le tissu adjacent est trop cicatriciel pour être mobilisé, ou quand le volume perdu empêche la cicatrisation naturelle. En termes de résultats, les patients constatent souvent une amélioration de la mobilité (surtout sur les articulations) et une diminution notable de la couleur rougeâtre ou du relief de la cicatrice.
Les différents types de greffes
- Autogreffe utilise la peau du même patient, généralement prélevée sur une zone peu visible comme la cuisse ou le dos.
- Allogreffe provient d’un donneur humain décédé, stockée sous forme de tissu congelé.
- Xénogreffe est d’origine animale, souvent du porc, traitée pour éliminer les antigènes.
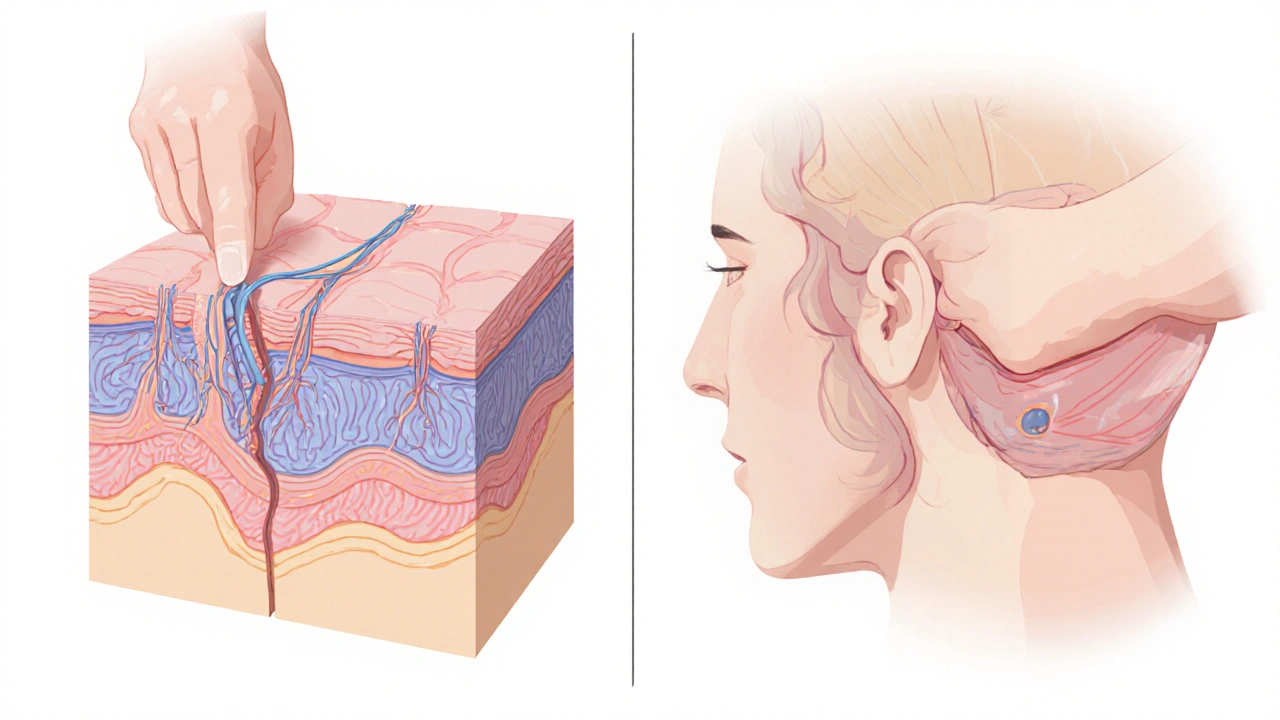
- Greffe en épaisseur partielle (split‑thickness) préleve un fragment qui comprend l’épiderme et une partie du derme.
- Greffe en épaisseur totale (full‑thickness) comprend l’épiderme et tout le derme, offrant une meilleure correspondance esthétique.
Étapes du processus chirurgical
- Évaluation préopératoire : Le chirurgien examine la cicatrice, mesure le déficit et discute des attentes. Un examen de la zone donneuse est essentiel pour éviter des sequelles.
- Choix du type de greffe : Selon la taille du défaut, la localisation et la disponibilité du tissu, on privilégie souvent une autogreffe split‑thickness pour les surfaces étendues, ou une greffe full‑thickness pour les zones visibles.
- Préparation du site receveur : Nettoyage, désinfection, et parfois excision de la cicatrice antérieure pour créer un lit vasculaire propre.
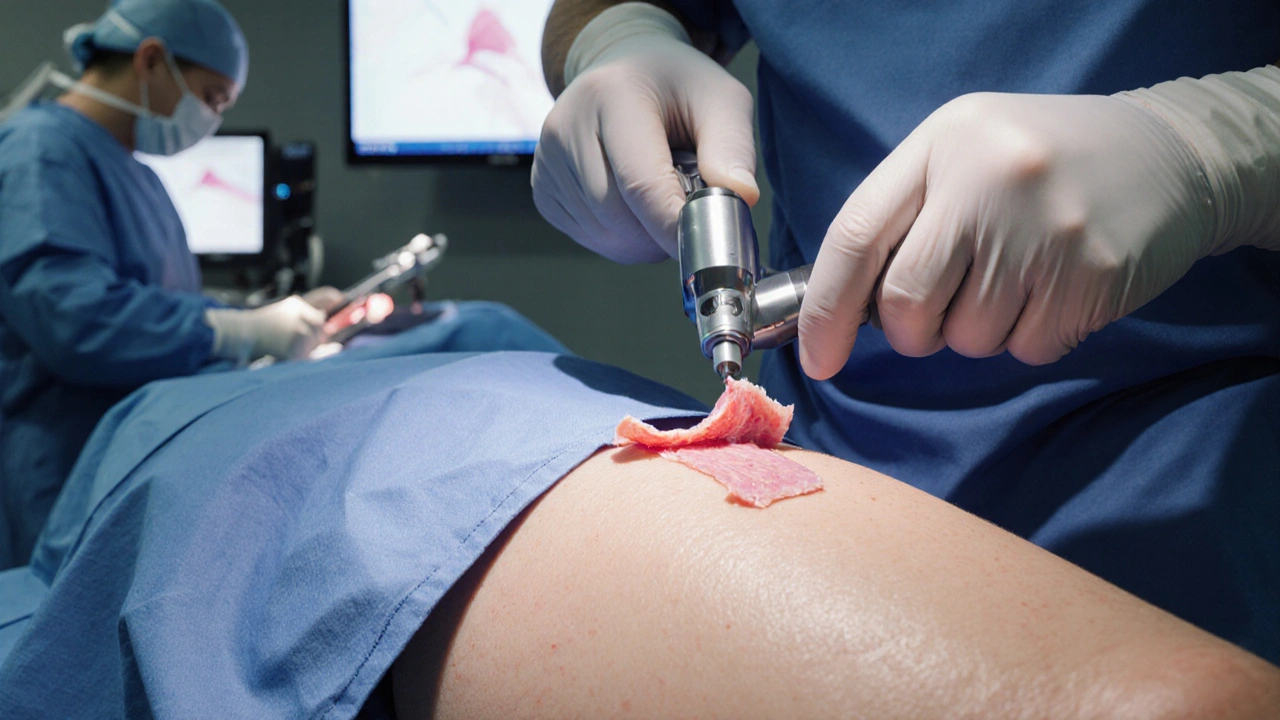
- Prélèvement du tissu donneur : À l’aide d’un dermatome instrument motorisé qui coupe la peau à une épaisseur précise, le chirurgien récupère le fragment souhaité. Le contrôle de l’épaisseur (0,2mm à 0,4mm pour une split‑thickness) influence la prise et la cicatrisation.
- Transfert et fixation : Le greffon est positionné sur le lit receveur, puis suturé ou fixé avec des bandes adhésives spéciales. Une légère pression garantit le contact complet.
- Pansement et suivi : Un pansement non adhésif protège la zone pendant les premiers jours. Le patient revient généralement à J+5 pour vérifier l’adhérence du greffon.
Après‑opération : soins et recommandations
Le succès d’une greffe repose autant sur les soins post‑opératoires que sur la technique. Voici les points clés à respecter :
- Maintenir le pansement sec pendant les 48 premières heures.
- Éviter l’exposition au soleil direct pendant au moins 6semaines ; si nécessaire, appliquer une crème solaire SPF30+.
- Ne pas frotter ni masser la zone greffée pendant les deux premières semaines.
- Surveiller les signes d’infection : rougeur accrue, écoulement purulent ou fièvre.
- Respecter les rendez‑vous de contrôle pour évaluer la prise du greffon et planifier d’éventuelles révisions.
Risques et complications possibles
Comme toute intervention chirurgicale, la greffe de peau comporte des risques. Les plus fréquents sont :
- Rejet partiel - surtout avec les allogreffes ou xénogreffes, où le système immunitaire peut réagir.
- Infection - nécessite souvent un traitement antibiotique.
- Perte de greffon - si le contact avec le lit receveur n’est pas optimal.
- Formation de nouvelles cicatrices - parfois plus visibles que la cicatrice d’origine.
Une planification précise et un suivi rigoureux limitent grandement ces événements.
Tableau comparatif des types de greffes
| Type de greffe | Source du tissu | Risque de rejet | Disponibilité | Coût approximatif (€/cm²) |
|---|---|---|---|---|
| Autogreffe | Patient lui‑même | Très faible | Limitée à la zone donneuse du patient | 12‑15 |
| Allogreffe | Donneur décédé | Moyen (dépend du traitement) | Stockée en banque de tissus | 8‑10 |
| Xénogreffe | Animal (souvent porc) | Élevé sans traitement spécial | Disponible en laboratoire | 5‑7 |
Scénarios typiques d’utilisation
Voici trois situations courantes où la greffe de peau s’avère la solution la plus adaptée :
- Cicatrices contractées après brûlure : La perte de souplesse empêche le mouvement; la greffe restaure la mobilité.
- Cicatrices hypertrophiques visibles sur le visage : Une greffe full‑thickness améliore l’aspect esthétique en harmonisant la texture.
- Déficits tissulaires après excision tumorale : La greffe comble rapidement le manque de peau, évitant les infections.
FAQ - Questions fréquentes
Foire aux questions
Quelle est la différence entre une greffe en épaisseur partielle et totale ?
L’épaisseur partielle (split‑thickness) comprend l’épiderme et une partie du derme, ce qui favorise une prise rapide mais peut laisser une couleur légèrement différente. L’épaisseur totale (full‑thickness) inclut tout le derme, offrant une meilleure correspondance esthétique mais nécessite une zone donneuse plus large et un temps de cicatrisation un peu plus long.
Combien de temps faut‑il pour que la greffe prenne complètement ?
La plupart des greffes montrent une prise initiale entre 5 et 7jours. La maturation complète, avec amélioration de la couleur et de la texture, peut s’étendre sur 2 à 3mois.
Est‑il possible de faire une greffe si la zone donneuse est déjà cicatrisée ?
Oui, mais le chirurgien privilégiera souvent une zone avec peau saine pour garantir une bonne prise. Si aucune zone saine n’est disponible, on peut envisager une allogreffe ou une xénogreffe.
Quel est le taux de succès moyen des greffes de peau pour la révision de cicatrices ?
Selon les études de centres spécialisés, le taux de prise dépasse 85% pour les autogreffes et se situe autour de 70% pour les allogreffes, avec des variations selon la localisation et la taille du défaut.
Peut‑on combiner greffe de peau et traitement au laser ?
Oui. Après la cicatrisation initiale (6‑8semaines), le laser fractionné peut affiner la texture et uniformiser la pigmentation, complétant ainsi les résultats de la greffe.
Quelle anesthésie est utilisée durant l’intervention ?
Pour les petites surfaces, une anesthésie locale suffit. Pour les greffes plus étendues ou profondes, on peut recourir à une anesthésie régionale ou générale, selon l’évaluation du chirurgien.
Quel suivi post‑opératoire est recommandé ?
Un premier contrôle à J+5, puis à J+14 et à 1mois. Au-delà, des visites tous les 3 à 6mois permettent d’évaluer la stabilité de la greffe et d’intervenir en cas de rétraction.
henri vähäsoini
octobre 14, 2025 AT 21:51La greffe split‑thickness est souvent privilégiée pour couvrir de larges surfaces grâce à son épaisseur contrôlée. Elle se réalise sous anesthésie locale et nécessite un suivi à J+5 pour vérifier l’adhérence du greffon.
Winnie Marie
octobre 14, 2025 AT 21:58Ce texte pompe le vocabulaire médical comme un bouquin de salle d’attente, prétendant éclairer alors qu’il s’enlise dans des listes interminables.
Stéphane Leclerc
octobre 14, 2025 AT 22:08Il faut reconnaître que la terminologie détaillée permet aux patients de comprendre les options, surtout quand la greffe implique des choix entre autogreffe et allogreffe.
thibault Dutrannoy
octobre 14, 2025 AT 22:18En plus de la prise initiale, garder le pansement sec les premières 48 h minimise le risque d’infection et aide la greffe à s’implanter correctement.
Lea Kamelot
octobre 14, 2025 AT 22:33Après la greffe, le patient doit impérativement suivre une série d’étapes qui, si elles sont respectées scrupuleusement, augmentent considérablement les chances de succès ; tout d’abord, le pansement doit rester intact et sec pendant au moins 48 heures, sans aucune manipulation, afin d’éviter toute désadhérence prématurée. Ensuite, il convient d’éviter toute exposition directe au soleil pendant au moins six semaines, car les rayons UV peuvent altérer la pigmentation du greffon et entraîner des hyperpigmentations indésirables. De plus, il est crucial de ne pas masser ni frotter la zone greffée durant les deux premières semaines, car une pression excessive pourrait compromettre le contact vasculaire indispensable à la prise du tissu. En cas d’apparition d’une rougeur accrue, d’un écoulement purulent ou d’une fièvre, le patient doit immédiatement consulter son chirurgien, car ces signes peuvent annoncer une infection aiguë nécessitant un traitement antibiotique rapide. Le suivi postopératoire prévoit généralement une visite à J+5 pour vérifier l’adhérence initiale, puis à J+14 pour évaluer la stabilité du greffon ; à un mois, un contrôle plus approfondi permet d’identifier d’éventuelles rétractions ou nouvelles cicatrices. Il est également recommandé d’appliquer quotidiennement une crème cicatrisante à base de silicone, qui favorise l’hydratation de la peau et réduit la formation de cicatrices hypertrophiques. Par ailleurs, une alimentation riche en protéines et en vitamines A, C et E soutient la réparation tissulaire et accélère la guérison. Le patient doit également éviter le tabac et l’alcool pendant le processus de cicatrisation, car ces substances nuisent à la microcirculation et ralentissent la régénération cellulaire. Si une greffe allogreffe a été utilisée, une surveillance immunologique plus rigoureuse s’impose, incluant éventuellement des tests sanguins pour détecter une réaction de rejet précoce. En outre, dans les cas où la greffe implique une épaisseur totale, il faut prévoir un temps de cicatrisation légèrement plus long, généralement de deux à trois mois, avant d’envisager des interventions complémentaires comme le laser fractionné. Enfin, le respect du calendrier de visites de contrôle tous les trois à six mois pendant la première année est indispensable pour garantir la stabilité à long terme du résultat esthétique et fonctionnel, et pour intervenir rapidement en cas de rétraction ou de perte partielle du greffon.
Hélène Duchêne
octobre 14, 2025 AT 22:46Super utile, merci pour les conseils 😊
Dominique Dollarhide
octobre 14, 2025 AT 22:56Ah oui, la magie de la greffe résout tout, même les rides, évidemment.
Louise Shaw
octobre 14, 2025 AT 23:05Pas mal, mais trop technique à mon goût 🤷♀️
Emilia Bouquet
octobre 14, 2025 AT 23:16Merci pour ce guide complet, il donne vraiment confiance aux patients qui envisagent une greffe ; n’hésitez pas à partager vos expériences, chaque témoignage aide à démystifier la procédure.
Moe Taleb
octobre 14, 2025 AT 23:26En complément, il faut souligner l’importance d’une rééducation fonctionnelle post‑greffe, surtout pour les zones articulaires ; exercices doux et physiothérapie accélèrent la récupération de la mobilité et préviennent les contractures.
Sophie Worrow
octobre 14, 2025 AT 23:40Tout à fait, l’approche collaborative entre chirurgien, kinésithérapeute et patient est la clé du succès ; chacun doit être entendu et les protocoles adaptés à chaque cas, sans exception.
Gabrielle GUSSE
octobre 14, 2025 AT 23:50Franchement, ce texte ressemble à un manuel d’ingénierie biomédicale qui ignore les vrais soucis du patient, comme la douleur psychologique et le poids émotionnel d’une cicatrice visible.
Dominique Orchard
octobre 15, 2025 AT 00:00Restez motivés dans votre suivi, chaque petite étape renforce la prise du greffon et vous rapproche du résultat souhaité.
Bertrand Coulter
octobre 15, 2025 AT 00:10L’acte de greffer, c’est offrir à la peau une nouvelle chance de fonctionner ; la patience du corps se conjugue avec la précision du chirurgien.
Lionel Saucier
octobre 15, 2025 AT 00:20Il faut rappeler que les taux de succès varient fortement selon le site de la greffe, et que les statistiques souvent présentées masquent les cas d’échec récurrents.